После пандемии в России может повыситься число инвалидов
С окончанием пандемии коронавируса в России может вырасти число инвалидов. Дело в том, что одним из последствий пневмонии, которую вызывает COVID-19, может стать фиброз легких, что часто приводит к дыхательной недостаточности (ДН) и нарушению функций органов. А это уже может стать показанием для присвоения человеку инвалидности. Сколько граждан страны после перенесенного COVID-19 будут иметь ДН, прогнозировать сложно, заявили «Известиям» эксперты. Однако можно предположить, что их число увеличится, считают они. При этом метод лечения для восстановления легких уже создан и сейчас проходит апробацию, отметили специалисты.
Инвалидность под вопросом
Число людей, зараженных новым коронавирусом в России, уже превысило 21 тыс. При этом возросло и число выздоровевших — почти 1,7 тыс. Врачи отмечают, что одни пациенты переносят COVID-19 бессимптомно, а другие выходят из него с фиброзом легких — отдаленным последствием пневмонии, которое зачастую бывает вызвано пребыванием на ИВЛ и ЭКМО. Обычно такие изменения развиваются у тех, кто находился в реанимационных отделениях и имел обширное воспаление с формированием острого респираторного дистресс-синдрома (ОРДС).
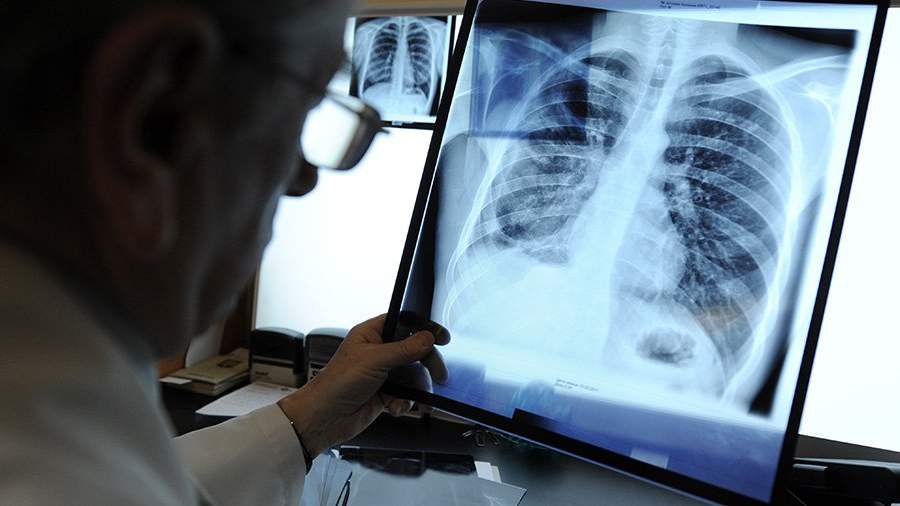
ОРДС может быть спровоцирован не только COVID-19, но и обычным гриппом, сепсисом или хирургическим вмешательством. После этого опасного для жизни поражения легких развивается дыхательная недостаточность, которая в итоге может стать показанием для получения инвалидности.
Стойкая ДН различных степеней входит в перечень заболеваний, дефектов, необратимых морфологических изменений, а также нарушений функций органов и систем организма, которые берутся за основу для признания человека инвалидом согласно постановлению правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) «О порядке и условиях признания лица инвалидом».
Однако сейчас дать прогноз, сколько именно граждан будут иметь такие показания после окончания пандемии, не может никто, отметил в разговоре с «Известиями» завкафедрой пульмонологии Сеченовского университета, член-корреспондент РАН Сергей Авдеев.
— На данный момент ни у нас, ни в других странах статистики по таким отдаленным последствиям перенесенного COVID-19 нет, — подчеркнул он. — Поэтому знать, сколько процентов людей будут иметь фиброз легких, а тем более инвалидность вследствие этого, мы не можем.
Действительно, «Известиям» удалось найти лишь одну научную статью на эту тему, написанную коллективом ученых КНР. В ней содержатся гипотетические рассуждения по поводу легочного фиброза и его влияния на качество жизни пациентов после COVID-19. Впрочем, отсутствие статистики может быть лишь свидетельством того, что реабилитация даже самых первых выздоровевших пациентов еще не закончена. С начала пандемии прошло слишком мало времени, чтобы делать выводы.
Особый вирус
Однако даже эти гипотетические рассуждения могут быть полезными при условии знаний о патогенезе COVID-19. По мнению завлабораторией экологии микроорганизмов Школы биомедицины ДВФУ Михаила Щелканова, при вирусных пневмониях с поражением нижних дыхательных путей возникновение фиброза всё же вероятно.
— Чем отличается этот вирус, допустим, от вируса гриппа, который поражает больше эпителий бронхиол? SARS-CoV-2 атакует альвеолоциты, самую функциональную ткань легких, — пояснил эксперт. — Как известно, именно в альвеолах происходит газообмен. И это, конечно, вдвойне опасно с точки зрения развития фиброза.
С концепцией большей опасности при воздействии на легкие именно коронавируса согласен и руководитель лаборатории геномной инженерии МФТИ Павел Волчков. Только дело, по его словам, не в механизме воздействия, а в новизне этого патогена для человечества.
— Думаю абсолютно не важно, какая инфекция, важно ее распространение в легких, — подчеркнул ученый. — SARS-CoV-2 вызывает обширное поражение потому, что это новый патоген, в отличие от вируса гриппа, к которому у людей уже выработались антитела.

В случае, когда COVID-19 развивается по худшему варианту и фиброз в легких всё же возникает, получение инвалидности будет зависеть от функциональных особенностей сохранившихся органов дыхания, полагает профессор кафедры госпитальной терапии № 2 лечебного факультета РНИМУ им. Н.И. Пирогова, врач-пульмонолог Александр Карабиненко.
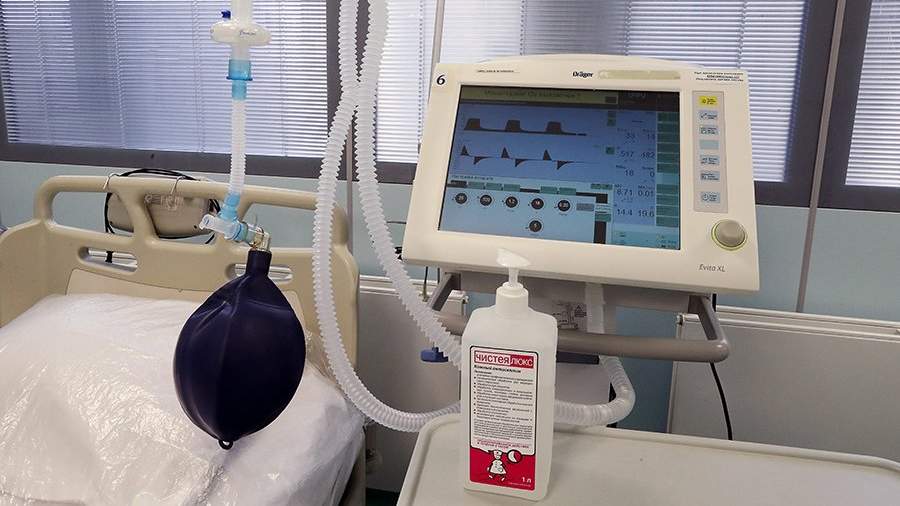
— Если большой объем легких поражен, то может потребоваться постоянная кислородная поддержка, — сказал он «Известиям». — Впрочем, у многих людей легкие могут компенсировать такие состояния.
В тяжелых случаях пациенту придется приобрести кислородный концентратор — аппарат для выделения молекул кислорода из окружающей атмосферы. Такой прибор, по словам врача, был у известного актера и режиссера Олега Ефремова. С помощью этого устройства он смог прожить еще восемь лет.
После ОРДС около 10% пациентов обычно нуждаются в такой кислородной поддержке, сообщил Александр Карабиненко.
Впрочем, для пациентов, перенесших тяжелейший COVID-19, есть и хорошая новость. Сейчас для восстановления тканей легких с фиброзом уже начали использовать плюрипотентные стволовые клетки. В данный момент протоколы лечения совершенствуются, и вскоре такие состояния можно будет лечить, считают специалисты.
Ожидаем лучшего
«Известия» направили запрос в Минтруд с просьбой сообщить, ожидает ли ведомство увеличения числа инвалидов в связи с пандемией в ближайшее время.

Официальной статистики, связанной с тяжелым течением пневмонии при COVID-19, пока нет. Более того, учитывая, что ситуация еще развивается, эти данные не могут быть надежными, отметила доцент кафедры государственного и муниципального управления РЭУ им. Г.В. Плеханова Елена Бабкина.
Однако если предположить, что они будут примерно совпадать с общей статистикой по тяжелому течению вирусных пневмоний, можно сделать вывод, что процент таких больных составит 5–7%, сказала эксперт.
— То есть, при условном количестве в 100 тыс. заболевших прирост потенциальных инвалидов составит менее 0,05% от текущих цифр (сейчас в России порядка 12,5 млн инвалидов. — «Известия»). Кроме того, после окончания основного курса лечения пациентам, перенесшим болезнь в тяжелой форме, будет проведен комплекс реабилитационных мероприятий, направленных на минимизацию остаточных изменений в легких, что позволит еще уменьшить этот показатель, — заявила Елена Бабкина.
Эти расчеты позволяют надеяться, что резкого всплеска инвалидизации, с которым не могла бы справиться отечественная система здравоохранения, всё же не произойдет.
Сводки с медфронта
По данным оперативного штаба Москвы, за сутки 14 апреля в России подтверждено 2 774 новых случая коронавируса (13 апреля — 2 558 заболевших, 12 апреля — 2 186, 11 апреля — 1 667). Всего в стране с начала эпидемии зарегистрировано 21 102 инфицированных.

В регионах лидерами по заболеваемости являются Московская область (460), Санкт-Петербург (121) и Республика Коми (97). За весь период эпидемии умерло 170 человек, выздоровело 1694.
Специфического лечения на данный момент от COVID-19 не существует. Врачи согласно рекомендациям Минздрава РФ пробуют воздействовать на болезнь уже созданными противовирусными препаратами. Применяются «Хлорохин», «Гидроксихлорохин», «Лопинавир»+«Ритонавир», «Азитромицин» (в комбинации с «Гидроксихлорохином») и препараты интерферонов. На стадии клинических испытаний находятся «Умифеновир» («Арбидол»), «Ремдесивир» и «Фавипиравир». К слову, об эффективности «Фавипиравира» в интервью «Известиям» ранее заявил доктор биологических наук, завлабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета Сергей Нетёсов.
Другой метод, который активно развивается в России, — обогащение крови заболевших плазмой выздоровевших больных. С ее помощью пытаются спасать самых тяжелых пациентов.
Также на финишной прямой находятся и три российские вакцины. По словам главы Роспотребнадзора Анны Поповой, они были отобраны из 27 вариантов.
Справка «Известий»
Начиная с апреля по предложению президента Владимира Путина в России действует новый порядок оплаты больничных, в том числе и для инфицированных коронавирусом. Теперь минимальная планка определяется из расчета, что человек должен получить не меньше МРОТ (12 тыс. рублей) за месяц.
Раньше пособие по временной нетрудоспособности рассчитывалось исходя из средней зарплаты за последние два года и трудового стажа. Граждане, которые имеют стаж восемь и более лет, получали 100% от среднего заработка (но не больше 70 тыс. рублей), при стаже от пяти до восьми лет — 80%, до пяти лет — 60%. В этой ситуации сотрудники, недавно начавшие свой трудовой путь или имевшие значительный перерыв в карьере, как правило, получали за больничный незначительные суммы.
Анна Урманцева, Анна Ивушкина
По материалам: “Известия”









